Untuk memahami mekanisme infeksi penyakit menular beberapa hal harus diperhatikan, antara lain portal of entry, sumber infeksi, tanda gejala, perjalanan penyakit, lokasi infeksi, dan faktor virulensi sehingga penyakit infeksi potensial dapat diprediksi dan dicegah atau diobati dengan tepat.
Portal Of Entry
Portal of Entry mengacu pada proses di mana patogen mendapatkan akses memasuki tubuh ke area jaringan yang rentan dan menyebabkan penyakit. Beberapa metode penularan potensial antara lain penetrasi, kontak langsung, tertelan, dan inhalasi.
Portal of Entry tidak menentukan tempat dan lokasi target infeksi. Patogen yang tertelan dapat menembus mukosa usus, menyebar melalui sistem peredaran darah, dan menyebabkan penyakit pada organ lain seperti paru-paru atau hati.
Apapun mekanisme masuknya, transmisi agen infeksi berhubungan langsung dengan jumlah agen infeksi yang diserap oleh inang.
Penetrasi
Setiap gangguan integritas (keutuhan) pelindung permukaan tubuh seperti kulit atau selaput lendir (mukosa), merupakan titik potensial untuk menjadi jalur masuknya mikroorganisme.
Kerusakan mungkin pada awalnya merupakan akibat dari cedera yang tidak disengaja yang menyebabkan lecet, luka bakar, atau luka tembus. Prosedur medis seperti operasi, pemasangan infus, kateterisasi atau yang paling sederhana seperti gigitan hewan juga bisa beresiko menjadi jalan masuknya infeksi mikroorganisme kedalam tubuh.
Kontak Langsung
Beberapa patogen bisa ditularkan dari jaringan atau sekret yang terinfeksi ke orang lain melalui kontak langsung. Hal ini terjadi pada infeksi menular seksual (IMS) tertentu seperti gonore, sifilis, klamidia, dan herpes genital. Paparan terhadap patogen terjadi selama kontak intim dengan orang yang sudah terinfeksi..
Penularan vertikal dari ibu ke anak dapat terjadi melalui plasenta atau selama proses persalinan ketika membran mukosa anak bersentuhan dengan cairan ibu yang terinfeksi. Saat penyakit menular ditularkan dari ibu ke anak selama proses kehamilan atau kelahiran, maka diklasifikasikan sebagai infeksi bawaan.
Infeksi bawaan (kongenital) yang paling sering terjadi seperti toksoplasmosis sifilis, rubella, sitomegalovirus, dan herpes simpleks (TORCH), varicella-zoster, parvovirus B19, streptokokus grup B, dan HIV.
Tingkat keparahan cacat bawaan yang terkait dengan infeksi ini sangat bergantung pada usia kehamilan janin saat penularan terjadi, tetapi sebagian besar agen ini dapat menyebabkan keterbelakangan mental dan defisit neurosensori seperti kebutaan dan gangguan pendengaran.
HIV jarang menimbulkan tanda dan gejala yang jelas pada bayi baru lahir yang terinfeksi dan terkadang butuh waktu bertahun-tahun sampai gejala klinisnya muncul.
Ingesti
Masuknya mikroorganisme patogen atau produk toksiknya melalui rongga mulut dan saluran pencernaan (tertelan) merupakan salah satu cara penularan penyakit yang sering terjadi pada manusia.
Berbagai infeksi bakteri, virus, dan parasit seperti kolera, demam tifoid, disentri, keracunan makanan, diare, cryptosporidiosis, dan hepatitis A masuk melalui jalur ini dimulai melalui konsumsi makanan dan air yang terkontaminasi.
Mekanisme penularan ini mengharuskan agen infeksius bertahan hidup pada pH rendah dan aktivitas enzim sekresi lambung dan aksi peristaltik usus dalam jumlah yang cukup untuk menyebabkan infeksi. Patogen yang tertelan juga harus berhasil bersaing dengan flora bakteri usus normal untuk kebutuhan nutrisi.
Pada orang dengan keasaman lambung berkurang karena penyakit atau pengobatan lebih rentan terhadap infeksi melalui rute ini karena jumlah mikroorganisme yang tertelan dan bisa bertahan hidup di lingkungan lambung lebih banyak.
Inhalasi
Saluran pernapasan pada individu yang sehat dilengkapi dengan sistem pertahanan berlapis untuk mencegah masuknya patogen potensial ke paru-paru. Permukaan trakea dan bronkus dilapisi dengan lapisan lendir yang terus-menerus tersapu ke atas dan menjauh dari paru-paru dan menuju mulut oleh sel epitel bersilia.
Udara yang masuk saat inspirasi disaring secara efektif oleh selaput lendir saluran pernapasan bagian atas. Mekanisme batuk juga membantu menghilangkan partikel dari saluran pernapasan bagian bawah.
Selain itu, sekresi pernapasan mengandung antibodi dan enzim yang mampu menonaktifkan agen infeksius. Materi partikulat dan mikroorganisme yang mencapai paru- paru juga dibersihkan oleh sel fagosit.
Terlepas dari mekanisme perlindungan ini, sejumlah patogen dapat menyerang tubuh manusia melalui saluran pernapasan, seperti agen pneumonia bakterial (S. pneumoniae, L. pneumophila), meningitis (Neisseria meningitidis, Haemophilus influenzae), dan tuberkulosis.
Fungsi paru yang rusak atau gangguan muco ciliary yang disebabkan oleh proses non infeksi seperti fibrosis kistik, emfisema, atau merokok dapat meningkatkan risiko penyakit yang didapat melalui inhalasi.
Sumber Penularan
Sumber penyakit menular mengacu pada lokasi, inang, objek, atau substansi dari mana agen infeksi diperoleh, pada dasarnya "siapa, apa, di mana, dan kapan" penularan penyakit tersebut terjadi.
Sumbernya mungkin berasal dari endogen yang diperoleh dari flora mikroba inang sendiri seperti yang terjadi pada infeksi oportunistik, atau eksogen yang diperoleh dari sumber di lingkungan eksternal, seperti air, makanan, tanah, atau udara.
Sumber agen infeksi juga dapat berasal dari manusia lain, seperti dari ibu ke anak selama masa kehamilan (infeksi kongenital), benda mati, binatang, atau serangga yang menggigit.
Benda mati yang membawa agen infeksi seperti rhinovirus dan lain-lain yang dapat disebarkan melalui kontak dengan benda terkontaminasi tersebut seperti sapu tangan dan mainan.
Zoonosis adalah kategori penyakit menular yang ditularkan melalui spesies hewan ke manusia. Contoh zoonosis termasuk penyakit rabies dan dan penyakit menular seperti penyakit Lyme melalui gigitan vektor serangga.
Sumber dapat menunjukkan tempat. Misalnya, infeksi yang berkembang pada pasien saat mereka dirawat di rumah sakit disebut infeksi nosokomial, dan yang didapat di luar fasilitas perawatan kesehatan disebut komunitas.
Sumber infeksi mungkin juga berkaitan dengan substansi tubuh yang merupakan sarana penularan yang paling umum terjadi, seperti feses, darah, cairan tubuh, sekresi pernapasan, dan urin.
Infeksi dapat ditularkan dari orang ke orang melalui penggunaan barang bersama yang terkontaminasi dengan cairan tubuh yang terinfeksi. Contoh dari mekanisme penularan ini antara lain penyebaran virus HIV dan hepatitis B melalui penggunaan jarum suntik bersama oleh pengguna narkoba suntik.
Infeksi juga dapat menyebar melalui kombinasi yang kompleks antara sumber, portal of entry, dan vektor. Wabah hantavirus pulmonary syndrome tahun 1993 yang dipublikasikan di Amerika Serikat bagian barat daya adalah contohnya. Penyakit virus ini ditularkan ke manusia melalui penghirupan debu yang terkontaminasi air liur, feses, dan urin hewan pengerat yang terinfeksi.
Simtomatologi
Istilah simtomatologi mengacu pada kumpulan tanda dan gejala yang muncul pada individu selama perjalanan penyakit. Kondisi ini juga dikenal sebagai gambaran klinis atau presentasi penyakit, dan dapat menjadi karakteristik dari setiap agen infeksi tertentu.
Gejala penyakit infeksi bisa bersifat spesifik dan mencerminkan tempat terjadinya infeksi misalnya diare, ruam, kejang, sesak, dan perdarahan. Sebaliknya, gejala seperti demam, mialgia, sakit kepala, dan lesu relatif tidak spesifik dan dapat dialami pada berbagai jenis penyakit.
Pada infeksi tertentu, gejala sakit bisa terlihat jelas seperti pada kasus cacar air atau campak. Pada penyakit menular lainnya gejala bisa tersembunyi, seperti peningkatan jumlah sel darah putih mungkin memerlukan pengujian laboratorium untuk mendeteksi. Pengkajian yang akurat dan dokumentasi simtomatologi dapat membantu dalam diagnosis penyakit menular.
Perjalanan Penyakit
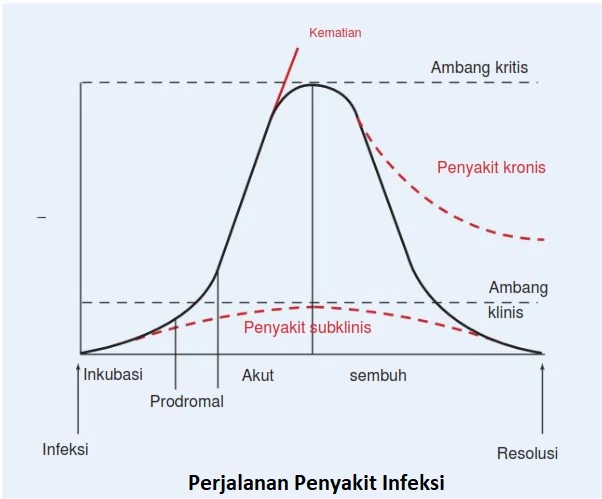
Perjalanan penyakit Infeksi dapat dibagi menjadi beberapa tahap yang dapat dibedakan setelah patogen potensial memasuki tubuh penjamu. Tahapan tersebut meliputi tahap inkubasi, tahap prodromal, tahap akut, tahap pemulihan, dan tahap resolusi. Tahapannya didasarkan pada perkembangan dan intensitas gejala pada pasien dari waktu ke waktu.
Durasi setiap fase dan pola penyakit secara keseluruhan dapat bersifat spesifik untuk patogen tertentu sehingga membantu diagnosis penyakit infeksi tersebut.
Masa inkubasi adalah fase di mana patogen memulai replikasi aktif tanpa menimbulkan gejala yang dapat dikenali pada pasien. Masa inkubasi bisa pendek seperti pada kasus salmonellosis (6 sampai 24 jam), atau diperpanjang, seperti hepatitis B (50-180 hari) dan HIV (bulanan sampai tahunan). Durasi masa inkubasi dapat dipengaruhi oleh faktor-faktor tambahan seperti kondisi kesehatan secara umum, portal of entry, dan jumlah patogen yang menular.
Tahap prodromal adalah munculnya gejala awal pada pasien. Presentasi klinis selama fase ini cenderung tidak spesifik seperti malaise, demam ringan, myalgia, sakit kepala, dan kelelahan.Durasi tahap prodromal dapat sangat bervariasi pada masing-masing individu.
Tahap akut adalah periode dimana inang mengalami dampak maksimal dari proses infeksi sesuai dengan proliferasi dan penyebaran patogen yang cepat. Selama fase ini, produk sampingan berupa toksin dari metabolisme mikroba, sel yang lisis, dan respons imun bergabung menyebabkan kerusakan jaringan dan peradangan.
Pada tahap akut, Gejala yang timbul jelas terlihat dan lebih spesifik daripada tahap prodromal, biasanya menggambarkan patogen dan tempat yang terlibat.
Periode pemulihan ditandai dengan pengurangan infeksi, eliminasi patogen secara progresif, perbaikan jaringan yang rusak, dan hilangnya gejala terkait. Serupa dengan masa inkubasi, waktu yang diperlukan untuk penyembuhan total mungkin berhari-hari, berminggu-minggu, atau berbulan-bulan, tergantung pada jenis patogen dan respons imun pasien.
Tahap resolusi adalah eliminasi atau pembersihan total patogen dari tubuh tanpa sisa tanda atau gejala penyakit .
Beberapa pengecualian penting untuk presentasi klinis dari proses infeksi seperti penyakit menular kronis memiliki perjalanan berlarut-larut dan terkadang tidak teratur. Individu mungkin mengalami gejala proses infeksi terus menerus atau sporadis selama berbulan-bulan atau bertahun tahun tanpa fase pemulihan.
Sebaliknya, penyakit subklinis atau subakut berkembang dari infeksi menjadi sembuh tanpa gejala klinis yang nyata. Suatu penyakit disebut berbahaya jika fase prodromalnya berlarut-larut.
Lokasi Infeksi
Lokasi anatomi atau organ yang mengalami peradangan biasanya dibahasakan dengan menambahkan akhiran “-itis” pada nama jaringan yang terkena, seperti bronkitis (infeksi pada bronkus dan bronkiolus), ensefalitis (infeksi otak), karditis (infeksi pada jantung). Istilah ini bersifat umum dan berlaku sama untuk peradangan yang disebabkan oleh infeksi ataupun bukan.
Akhiran “-emia” biasanya digunakan untuk menunjukkan adanya suatu zat dalam darah, seperti bakteremia, viremia, dan fungemia, menggambarkan adanya agen infeksi dalam aliran darah. Sedangkan istilah sepsis atau septikemia, mengacu pada adanya racun mikroba dalam darah.
Lokasi penyakit menular pada akhirnya ditentukan oleh jenis patogen, portal of entry, dan kompetensi sistem pertahanan imunologi individu. Variabel tersebut membatasi kemampuan patogen untuk menyerang tubuh manusia.
Abses adalah kantong infeksi terlokalisasi yang terdiri dari jaringan mati, mikroorganisme, dan sel darah putih. Dalam kondisi ini, penyebaran patogen telah ditahan oleh sistem imunitas, tetapi fungsi sel darah putih dan eliminasi mikroorganisme dalam lingkungan toksik abses tersebut mengalami hambatan. Oleh karena itu, abses biasanya harus dikeringkan dengan operasi untuk menyembuhkan secara total.
Virulensi
Virulensi adalah kemampuan mikroorganisme untuk menyebabkan penyakit akibat zat atau produk yang dihasilkannya. Faktor virulensi mikroba secara umum dapat dikelompokkan menjadi empat kategori yaitu toksin, faktor adhesi, kemampuan menghindari sistem imun host, dan faktor invasif.
Toksin
Toksin atau racun adalah semua zat yang memiliki kemampuan untuk mengubah atau merusak fungsi normal sel manusia. Mikroorganisme patogen memproduksi toksin dengan spektrum aktivitas yang beragam dan menimbulkan efek pada berbagai sel target pada manusia. Toksin bakteri dapat dibagi menjadi dua jenis utama yaitu eksotoksin dan endotoksin.
Eksotoksin
Eksotoksin adalah protein yang dilepaskan dari sel bakteri selama proses pertumbuhan. Eksotoksin bakteri secara enzimatik mengaktifkan atau memodifikasi konstituen seluler utama yang menyebabkan kematian atau disfungsi sel.
Contoh eksotoksin antara lain:
- Toksin difteri bekerja dengan menghambat sintesis protein seluler
- Toksin botulisme menurunkan pelepasan neurotransmitter dari neuron kolinergik yang menyebabkan kelumpuhan dan lemas
- Toksin tetanus menurunkan pelepasan neurotransmiter inhibitor dari neuron dan menyebabkan terjadinya kelumpuhan dan kejang
- Toksin kolera menginduksi sekresi cairan ke dalam lumen usus yang menyebabkan diare.
- Contoh lain dari penyakit yang diinduksi eksotoksin antara lain pertusis (batuk rejan), antraks, diare, dan sindrom syok toksik .
Endotoksin
Endotoksin tidak mengandung protein, tidak dilepaskan secara aktif oleh bakteri selama pertumbuhan dan tidak memiliki aktivitas enzimatik. Endotoksin adalah molekul kompleks yang terdiri dari lipid dan polisakarida yang ditemukan di dinding sel bakteri gram negatif.
Penelitian tentang endotoksin menunjukkan bahwa bagian lipid dari endotoksin menimbulkan sifat toksik pada molekul. Endotoksin adalah aktivator kuat dari sejumlah sistem regulasi pada manusia.
Sejumlah kecil endotoksin dalam sistem peredaran darah (endotoksemia) dapat menyebabkan pembekuan, perdarahan, peradangan, hipotensi, dan demam. Reaksi fisiologis terhadap endotoksin kadang-kadang disebut syok endotoksik.
Faktor Adhesi
Infeksi atau penyakit hanya terjadi jika patogen dapat menempel pada target dan jaringan manusia. Proses perlekatan mikroba dapat bersifat spesifik pada lokasi tertentu seperti membran mukosa, permukaan kulit, sel spesifik seperti limfosit T, epitel pernapasan, dan epitel usus, atau area yang tidak spesifik.
Dalam setiap kasus, adhesi atau penempelan memerlukan interaksi positif antara permukaan sel inang dan agen infeksius. Tempat menempelnya mikroorganisme disebut reseptor, dan molekul atau zat yang berikatan dengan reseptor disebut ligan atau adhesin.
Reseptor dapat berupa protein, karbohidrat, lipid, atau molekul kompleks yang terdiri dari ketiga molekul tersebut. Demikian pula ligan juga merupakan molekul sederhana atau kompleks dan dalam beberapa kasus strukturnya sangat spesifik. Ligan yang mengikat karbohidrat tertentu disebut lektin.
Setelah perlekatan awal, sejumlah agen bakteri tertanam dalam matriks polisakarida yang disebut lapisan lendir. Lapisan lendir mengikat agen dengan kuat ke permukaan jaringan inang dan melindungi agen dari pertahanan imunologi inang.
Berbagai agen virus, seperti influenza, gondong, campak, dan adenovirus, menghasilkan filamen disebut hemaglutinin yang berfungsi untuk mengenali reseptor karbohidrat pada permukaan sel spesifik pada saluran pernapasan bagian atas manusia.
Kemampuan Menghindari Sistem Imun
Mikroorganisme meningkatkan virulensi dengan cara menghasilkan sejumlah faktor untuk menghindari berbagai komponen sistem kekebalan tubuh manusia. Berbagai faktor seperti polisakarida ekstraseluler termasuk kapsul, lendir, dan lapisan mencegah fagositosis oleh sel darah putih terutama neutrofil dan makrofag.
Patogen bakteri, jamur, dan parasit tertentu menghindari fagositosis dengan mengeluarkan racun leukocidin C yang menyebabkan kerusakan spesifik pada membran sel neutrofil dan makrofag manusia.
Patogen lain, seperti agen bakteri salmonellosis, listeriosis, dan penyakit Legionnaire beradaptasi untuk bertahan hidup dan bereproduksi dalam sel darah putih setelah difagosit dengan menetralkan produk yang biasanya mematikan yang terkandung dalam lisosom sel darah putih.
Helicobacter pylori penyebab infeksi gastritis dan tukak lambung dapat menghasilkan enzim urease pada dinding sel luarnya. Urease mengubah urea lambung menjadi amonia sehingga menetralkan lingkungan asam lambung dan memungkinkan organ bertahan hidup di lingkungan ini.
Strategi unik lain yang digunakan oleh mikroba patogen untuk menghindari sistem imunologi manusia dengan menghindari pengenalan oleh antibodi. Strain Staphylococcus aureus menghasilkan protein permukaan (protein A) yang melumpuhkan imunoglobulin G (IgG) dan menahan daerah pengikatan antigen dari organisme. Patogen ini juga mengeluarkan enzim unik yang disebut koagulase yang mengubah faktor koagulasi manusia menjadi bekuan padat, yang menyelubungi dan melindungi organisme dari sel fagositik dan antibodi.
Hemofilus influenzae dan N. gonorrhoeae mengeluarkan enzim yang membelah dan menonaktifkan IgA sekretorik dan menetralkan pertahanan utama saluran pernapasan dan genital di tempat infeksi.
Spesies Borrelia, termasuk agen penyakit Lyme mengubah antigen permukaan selama perjalanan penyakit untuk menghindari deteksi imunologi.
Faktor Invasif
Faktor invasif adalah produk yang dihasilkan oleh agen infeksius untuk memfasilitasi penetrasi ke penghalang anatomi dan jaringan manusia. Sebagian besar faktor invasif adalah enzim yang mampu menghancurkan membran (fosfolipase), jaringan ikat (elastase, kolagenase), matriks antar sel (hyaluronidase), dan kompleks protein struktural (misalnya protease).
Sumber: Port C. M & Matfin G. 2009. Pathophysiology: Concepts of Altered Health States. Lippincott Williams & Wilkins.


Posting Komentar