Tujuan
- Memahami definisi, tipe, epidemiologi, penyebab, serta tanda gejala yang timbul pada penyakit dermatitis
- Memahami pemeriksaan, pencegahan, dan penatalaksanaan dermatitis
- Merumuskan diagnosa keperawatan pada askep dermatitis menggunakan pendekatan Sdki
- Merumuskan luaran dan kriteria hasil pada askep dermatitis menggunakan pendekatan Slki
- Melaksanakan intervensi keperawatan pada askep dermatitis menggunakan pendekatan Siki
- Melakukan edukasi pasien dan keluarga pada askep dermatitis
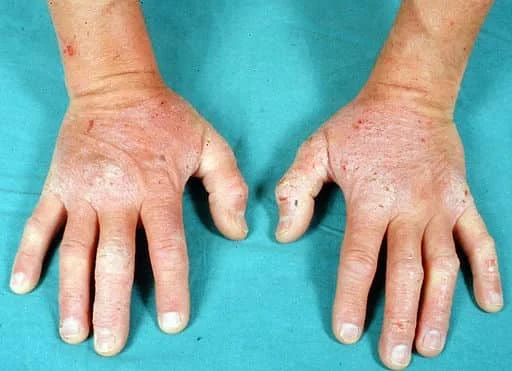 |
| Image by BallenaBlanca on wikimedia.org |
Konsep Medik dan Askep Dermatitis
Pendahuluan
Dermatitis adalah istilah yang digunakan secara umum untuk menggambarkan adanya peradangan dan atau iritasi pada kulit. Dermatitis memiliki banyak penyebab dan bentuk serta biasanya menimbulkan keluhan gatal, kulit kering atau ruam. Pada beberapa kasus mungkin menyebabkan kulit melepuh, mengeluarkan cairan, kerak atau mengelupas.
Terdapat beberapa jenis dermatitis yang umum diketahui, antara lain dermatitis atopik, dermatitis kontak dan dermatitis seboroik. Dermatitis biasanya bersifat tidak menular, tetapi dapat membuat pasien merasa tidak nyaman dan tidak percaya diri.
Masing masing jenis dermatitis cenderung terjadi pada bagian tubuh yang berbeda. Tanda dan gejala yang sering timbul antara lain Gatal (pruritus), Kulit kering, Ruam pada kulit disertai bengkak yang warnanya bervariasi tergantung warna kulit, Lepuh yang bisa disertai keluarnya cairan dan pengerasan kulit, Kulit mengelupas, menebal serta adanya benjolan folikel rambut.
Beberapa jenis dermatitis sangat umum terjadi sementara yang lain cenderung jarang. Dermatitis atopik mempengaruhi dua persen hingga tiga persen populasi orang dewasa dan 25% anak-anak, sedangkan dermatitis kontak terjadi sekitar 15% - 20%.
Dermatitis Atopik
Dermatitis atopik merupakan bentuk spesifik dari eksim, adalah penyakit kulit inflamasi kronis yang paling umum. Dermatitis atopik memiliki etiologi yang kompleks termasuk faktor genetik dan lingkungan yang menyebabkan kelainan pada epidermis dan sistem kekebalan tubuh.
Epidemiologi
Prevalensi Dermatitis atopik telah meningkat selama 30 tahun terakhir. Saat ini diperkirakan 10-20% anak-anak dan 1-3% orang dewasa di negara maju terkena gangguan ini. Dermatitis atopik sering dimulai pada awal masa bayi dimana sekitar 45% dari semua kasus dimulai dalam 6 bulan pertama kehidupan, 60% selama tahun pertama, dan 85% sebelum usia 5 tahun.
Anak-anak dengan Dermatitis Atopik memiliki risiko tinggi terkena alergi makanan, asma, dan rhinitis alergi. Dermatitis Atopik parah pada masa bayi merupakan faktor risiko utama untuk alergi terhadap telur dan kacang tanah.
Hasil penelitian baru-baru ini menunjukkan bahwa Dermatitis atopik dengan peningkatan keparahan dan kronisitas terutama terkait dengan alergi makanan menunjukkan hubungan sebab akibat. Bukti juga menunjukkan bahwa dari mereka yang mengembangkan dermatitis atopik sebelum usia 2 tahun, 50% akan mengembangkan asma dan rinitis alergi pada tahun-tahun berikutnya.
Dermatitis atopik memiliki insiden yang lebih tinggi di wilayah yang terkait dengan penurunan paparan sinar matahari dan tingkat kelembaban yang lebih rendah.
Secara umum, dermatitis atopik dikategorikan menjadi tiga subset berdasarkan usia onset yaitu:
- Dermatitis atopik onset dini (dari baru lahir hingga usia 2 tahun, yaitu jenis dermatitis atopik yang paling umum dengan sekitar 60% kasus dimulai pada usia 1 tahu, dan sebagian besar kasus sembuh pada usia 12 tahun
- Dermatitis atopik onset lambat dimana gejala dimulai setelah pubertas
- Dermatitis atopik senile, yaitu subset yang tidak biasa dengan onset pada pasien yang berusia lebih dari 60 tahun.
Penyebab
Dermatitis atopik memiliki penyebab yang kompleks termasuk faktor genetik dan lingkungan yang menyebabkan kelainan pada epidermis dan sistem kekebalan tubuh. Dermatitis atopik adalah bagian dari trias atopik yaitu dermatitis atopik, rino konjungtivitis alergika, dan asma. Trias atopik ini dapat dimulai secara bersamaan atau berurutan dalam apa yang dikenal sebagai "atopik march".
Pasien dengan triad atopik memiliki sistem barier yang tidak efektif pada kulit, saluran pernapasan atas, dan saluran pernapasan bawah yang mengarah pada timbulnya gejala mereka.
Jika salah satu orang tua atopik, terdapat lebih dari 50% kemungkinan bahwa keturunan mereka akan mengembangkan gejala atopik. Jika kedua orang tua atopik, maka kemungkinan hingga 80% keturunannya akan terpengaruh.
Perubahan genetik termasuk hilangnya fungsi mutasi filaggrin (Filament Aggregating Protein) yang merupakan protein epidermis yang dipecah menjadi faktor pelembab alami. Mutasi filaggrin terjadi pada 30% pasien dermatitis atopik dan juga dapat menjadi predisposisi pasien untuk ichthyosis vulgaris, rinitis alergi, dan keratosis pilaris.
Hipersensitivitas makanan juga dapat menyebabkan atau memperburuk dermatitis atopik pada 10% hingga 30% pasien. Sembilan puluh persen dari reaksi atau flare tersebut disebabkan oleh telur, susu, kacang tanah, kedelai, dan gandum.
Patofisiologi
Pasien dermatitis atopik memiliki penghalang kulit yang rusak yang rentan terhadap xerosis, iritasi lingkungan dan alergen yang menyebabkan peradangan, pruritus, serta temuan klinis klasik dermatitis atopik.
Kerusakan barier kulit mungkin disebabkan sebagian oleh penurunan kadar ceramide, yang merupakan sphingolipid di stratum korneum yang berperan dalam fungsi penghalang kulit dan mencegah kehilangan air transepidermal.
Barier kulit yang rusak ini memungkinkan iritasi dan alergen untuk menembus kulit dan menyebabkan peradangan melalui respon Th2 yang terlalu aktif dengan peningkatan sitokin IL-4, IL-5 pada lesi akut dan respon Th1 dengan IFN-gamma dan IL-12 pada penyakit kronis. lesi.
Menggaruk kulit juga merangsang keratinosit untuk melepaskan sitokin inflamasi seperti TNF-alpha, IL-1, dan IL-6. Penurunan peptida antimikroba seperti beta-defensin dan cathelicidins di epidermis pasien atopik juga berkontribusi terhadap kolonisasi Staphylococcus aureus yang terlihat pada lebih dari 90% pasien dermatitis atopik.
kolonisasi Staphylococcus aureus ini dapat memperburuk peradangan lesi dermatitis atopik dan menyebabkan infeksi sekunder serta impetiginisasi.
Pada dermatitis atopik terjadi kehilangan air yang signifikan di seluruh epidermis, tetapi mengapa terjadi disregulasi barier epitel tidak sepenuhnya dipahami. diperkirakan bahwa filaggrin, yang penting untuk integritas epitel, mungkin tidak berfungsi.
Manifestasi Klinis
Manifestasi klinis dermatitis atopik bervariasi dan biasanya terkait dengan usia. Pada bayi, kulit kepala, wajah, leher, batang tubuh, dan permukaan ekstensor (luar) ekstremitas umumnya terkena, sedangkan area popok biasanya tidak terkena.
Pada anak-anak biasanya mengenai area permukaan lentur pada ekstremitas seperti lipatan atau tekukan di siku dan belakang lutut, leher, pergelangan tangan dan pergelangan kaki.
Pada masa remaja dan dewasa, dermatitis atopik biasanya muncul pada permukaan lentur dari ekstremitas, tangan dan kaki. Pada semua rentang usia, gatal yang terkait dengan dermatitis atopik umumnya terjadi sepanjang hari dan memburuk di malam hari sehingga menyebabkan kurang tidur dan penurunan kualitas hidup.
Pemeriksaan
Pada anamnese riwayat pasien yang penting untuk dikaji antara lain:
- Onset dan distribusi lesi
- Tingkat keparahan pruritus (misalnya, membuat pasien tetap terjaga di malam hari)
- Adanya riwayat pribadi atau keluarga yang mengalami triad atopik
- Adanya alergen kontak
Kehadiran pemicu alergi seperti tungau debu, bulu binatang, mandi air panas atau berkeringat, sabun, wewangian, hipersensitivitas makanan, dan kain sintetis seperti poliester.
Temuan pemeriksaan fisik klasik tergantung pada kelompok usia. Bayi mengembangkan papula dan plak edema yang mungkin memiliki vesikel atau krusta di kulit kepala, wajah, dan extremitas ekstensor. Bayi jarang memiliki lesi dermatitis atopik yang mempengaruhi area popok tetapi mungkin rentan terhadap penyebab lain dermatitis popok seperti candida atau dermatitis seboroik.
Dermatitis atopik pada anak secara klasik memiliki bercak dan plak eksudatif yang lebih sedikit pada fossa antecubital dan poplitea. Sedangkan orang dewasa memiliki lesi likenifikasi kronis atau peningkatan tanda kulit yang memiliki predileksi pada tangan.
Lesi individu juga dapat diklasifikasikan lebih lanjut ke dalam tahap akut meliputi edema, papula dan plak eritematosa atau vesikel, tahap subakut mencakup eritema dan krusta, atau kronis yaitu plak tebal dengan likenifikasi dan skala.
Penggunaan pemeriksaan penunjang seperti biopsi akan menunjukkan pola eksim. Pada kasus anak-anak yang sulit diobati, fluorescent enzyme immunoassays atau skin prick testing dapat dilakukan untuk mendeteksi antibodi imunoglobulin E (IgE) terhadap alergen spesifik yang mungkin menjadi faktor eksaserbasi yang relevan secara klinis.
Penatalaksanaan
Empat komponen utama pengobatan termasuk penghindaran pemicu, perawatan kulit harian, terapi anti-inflamasi, dan modalitas pelengkap lainnya.
Perawatan kulit harian antara lain emolien untuk mencegah pengeringan kulit. Steroid topikal bisa diberikan sebelum emolien untuk menguatkan efeknya dan untuk terapi pemeliharaan di area yang biasa terkena. Efek samping reversibel dari penggunaan steroid antara lain atrofi kulit dan telangiectasia.
Area sensitif seperti intertriginosa aksila dan selangkangan mungkin memerlukan agen non steroid topikal termasuk inhibitor kalsineurin seperti tacrolimus dan pimecrolimus. Agen non-steroid yang lebih baru seperti crisaborole yang memberikan efeknya dengan memblokir PDE-4.
Ketika dermatitis atopik tidak dapat dikendalikan dengan agen topikal, penggunaan agen sistemik seperti fototerapi ultraviolet (UV) A dan UVB, siklosporin, azathioprine, mikofenolat mofetil, dan metotreksat bisa dipertimbangkan.
Terapi biologis baru yang disetujui FDA adalah dupilumab, yang merupakan antibodi monoklonal yang memblokir reseptor IL-4 dan dengan demikian efek IL-4 dan IL-13. Terapi komplementer lainnya termasuk diet ibu yang rendah alergen selama menyusui, penggunaan probiotik dan prebiotik pada ibu hamil dan bayi berisiko menunjukkan 50% penurunan frekuensi dermatitis atopik pada usia 1 sampai 4 tahun dibandingkan dengan plasebo.
Beberapa pasien mungkin mendapat manfaat dari probiotik, dimana diyakini bahwa produk bakteri dapat meningkatkan sistem kekebalan dan mencegah perkembangan respons antibodi IgE alergi. Selanjutnya, probiotik direkomendasikan selama kehamilan dan pada wanita menyusui.
Dermatitis Kontak
Dermatitis kontak adalah peradangan atau inflamasi pada kulit yang disebabkan oleh bahan kimia atau ion logam yang memberikan efek toksik tanpa menginduksi respons sel T (iritan kontak) atau oleh bahan kimia reaktif kecil yang memodifikasi protein dan menginduksi respons imun bawaan dan adaptif (alergen kontak).
Dermatitis kontak dibagi menjadi dermatitis kontak iritan dan dermatitis kontak alergi. Dermatitis kontak iritan adalah respons nonspesifik kulit terhadap kerusakan kimia langsung yang melepaskan mediator inflamasi terutama dari sel epidermis.
Sedangkan dermatitis kontak alergi adalah reaksi hipersensitivitas tertunda (tipe 4) terhadap antigen kontak eksogen. Respon imunologis disebabkan oleh interaksi sitokin dan sel T. Pada kontak dengan sinar UV, lesi dermatitis alergi terbatas pada area yang terpapar sinar matahari meskipun alergennya kontak dengan area tertutup.
Sampai saat ini diyakini bahwa dermatitis kontak alergi jarang terjadi, sayangnya, data menunjukkan bahwa itu sangat umum dan mempengaruhi hampir 20% anak-anak.
Sebagian besar kasus dermatitis kontak sembuh sendiri dan dikelola dengan tindakan suportif sederhana. Namun, pada beberapa pasien, gangguan ini bersifat kronis dan dapat mempengaruhi kualitas hidup secara signifikan.
Epidemiologi
Dermatitis kontak alergi dan iritan adalah penyakit umum yang terlihat di banyak negara di mana mereka tidak hanya terkait dengan pekerjaan dan di mana mereka menghasilkan biaya kesehatan masyarakat dan sosial ekonomi yang cukup besar.
Wanita, bayi, lansia, dan individu dengan kecenderungan atopik lebih rentan terhadap dermatitis kontak iritan. Dilaporkan bahwa hingga 80% kasus dermatitis akibat kerja adalah dermatitis kontak iritan.
Semua individu berisiko terkena dermatitis kontak alergi. Faktor risiko dermatitis kontak alergi meliputi usia, pekerjaan, dan riwayat dermatitis atopik.
Dermatitis kontak keseluruhan paling sering terjadi pada orang dengan rambut merah dan kulit putih. Wanita lebih mungkin untuk mengembangkan dermatitis kontak karena penggunaan perhiasan dan wewangian.
Proporsi penduduk Jerman terpengaruh oleh beberapa bentuk dermatitis kontak diperkirakan 15% -20%. Menurut survei kesehatan Jerman yang dilakukan pada tahun 2000, prevalensi dari dermatitis kontak alergi adalah sekitar 15% dan prevalensi tahunan sekitar 7%.
Penelitian di Denmark pada 1990-an melaporkan prevalensi dermatitis tangan sebesar 17%, dan pada remaja berusia antara 12 dan 16 tahun prevalensinya adalah 7%. Di Gothenburg, Swedia, prevalensi dermatitis kontak di antara individu berusia antara 20 -65 tahun adalah 5,4% . Berdasarkan tinjauan artikel dari 30 tahun terakhir, titik prevalensi dermatitis kontak diperkirakan 4%.
Di Belanda, insiden dermatitis kontak yang tidak ditentukan secara etiologis adalah 7,9 per 1000 orang-tahun.Insiden dermatitis kontak alergi 28 per 1000 per tahun dihitung secara kolektif. Menggunakan populasi sampel perkotaan, peneliti di Inggris menghitung kejadian 0,6 per 1000 per tahun, Menggunakan model perhitungan dengan asumsi terletak di antara dua kemungkinan ekstrem, kejadian dermatitis kontak alergi diperkirakan 3 per 1000 per tahun.
Penyebab
Dermatitis kontak iritan
Kemungkinan mengembangkan dermatitis kontak iritan meningkat dengan durasi, intensitas, dan konsentrasi zat. Agen kimia atau fisik dan mikrotrauma dapat menyebabkan iritasi kulit sehingga menyebabkan dermatitis kontak iritan.
Iritasi fisik seperti gesekan, lecet, oklusi, dan deterjen seperti natrium lauril sulfat menghasilkan lebih banyak dermatitis kontak iritan dalam kombinasi daripada zat tunggal.
Faktor-faktor yang menentukan keparahan dermatitis kontak iritan meliputi kuantitas dan konsentrasi iritan, durasi, dan frekuensi paparan. Keparahan juga tergantung pada jenis kulit apakah itu tebal, tipis, berminyak, kering, sangat cerah, kulit yang sebelumnya rusak, atau memiliki kecenderungan atopik yang sudah ada sebelumnya. Faktor lingkungan seperti suhu dan kelembaban tinggi atau rendah juga menentukan tingkat keparahannya.
Dermatitis kontak alergi
Alergen etiologi umum untuk dermatitis kontak alergi adalah nikel, balsam Peru, kromium, neomisin, formaldehida, thiomersal, campuran wewangian, kobalt, dan parthenium.
Poison Ivy (Toxicodedron, sebelumnya dikenal sebagai Rhus), di Amerika Serikat, dianggap sebagai penyebab paling umum dari dermatitis kontak alergi. Sebanyak 50-70% populasi orang dewasa sensitif terhadap poison ivy atau poison oak.
Setelah terkena kulit, urushiol (alergen yang bertanggung jawab atas reaksi kulit), harus segera dihilangkan dengan mencuci daerah yang terkena sesegera mungkin. Penelitian telah menunjukkan bahwa mencuci dengan sabun biasa sudah cukup dan harus dilakukan dalam waktu 2 jam.
Jika pasien belum menghilangkan minyak urushiol dari kulit mereka dalam jangka waktu yang tepat, steroid topikal dapat digunakan untuk mengurangi peradangan pada tahap awal, yaitu dalam waktu 12 jam setelah terpapar.
Patofisiologi
Dermatitis kontak iritan
Dermatitis kontak iritan disebabkan oleh peradangan yang timbul dari pelepasan sitokin proinflamasi dari keratinosit, biasanya sebagai respons terhadap rangsangan kimia. Peradangan Ini terutama menyebabkan gangguan barier kulit, perubahan sel epidermis, dan pelepasan sitokin.
Iritan dapat diklasifikasikan sebagai toksik kumulatif seperti sabun tangan yang menyebabkan dermatitis iritan, subtoksik, degeneratif, atau toksik misalnya paparan asam fluorida di pabrik kimia.
Dermatitis kontak alergi
Dermatitis kontak alergi adalah peradangan kulit yang dimediasi sel T yang disebabkan oleh paparan kulit berulang pada individu yang peka.
Dermatitis kontak alergi memiliki dua fase. Fase sensitisasi di mana sel T efektor antigen spesifik diinduksi di kelenjar getah bening yang dikeringkan oleh sel dendritik kulit dan ditangkap antigen yang bermigrasi dari kulit. Fase elisitasi meliputi sel T efektor yang diaktifkan di kulit oleh sel dendritik kulit yang ditangkap antigen dan menghasilkan berbagai mediator kimia, yang menciptakan inflamasi spesifik antigen.
Dermatitis kontak foto terjadi ketika alergen menjadi iritan dengan adanya cahaya. Urtikaria kontak biasanya muncul dengan reaksi 'wheal and flare' setelah terpapar agen topikal tertentu. Kebanyakan kasus bersifat ringan namun reaksi anafilaksis dapat terjadi. Beberapa jenis urtikaria kontak yang umum antara lain paparan dingin, dermatographism, tekanan, olahraga, matahari, panas dan kolinergik. Dermatitis kontak juga dapat terjadi setelah terpapar tanaman dari keluarga Urticaceae.
Manifestasi Klinis
Gejala dermatitis kontak iritan mungkin termasuk rasa terbakar, gatal, perih, nyeri, dan nyeri, terutama pada awal perjalanan klinis, sedangkan pruritus lebih sering terjadi pada dermatitis kontak alergi. Pasien dengan riwayat memiliki peningkatan risiko untuk mengembangkan dermatitis tangan nonspesifik dan dermatitis kontak iritan.
Baik dermatitis kontak iritan maupun dermatitis kontak alergi dapat muncul dengan tiga pola morfologis.
- Fase akut: eritema, edema, oozing, krusta, nyeri tekan, vesikel atau pustula
- Fase subakut: krusta, sisik, dan hiperpigmentasi
- Fase kronis: Likenifikasi.
Tangan adalah tempat umum dermatitis alergi kontak. Tidak ada tanda dan gejala klinis patognomonik yang dapat membedakan antara dermatitis kontak alergi dan dermatitis kontak iritan.
Reaksi iritan akut biasanya mencapai puncaknya dengan cepat, dalam beberapa menit hingga beberapa jam setelah terpapar, dan kemudian mulai sembuh, sedangkan pada dermatitis kontak alergi, waktu elisitasi tergantung pada karakteristik sensitizer, intensitas paparan, dan tingkat sensitivitas.
Lesi biasanya muncul 24 hingga 72 jam setelah terpapar agen penyebab dan mencapai puncaknya sekitar 72 hingga 96 jam. Dermatitis kontak alergi membaik lebih lambat daripada dermatitis kontak iritan dan kemudian kambuh lebih cepat (dalam beberapa hari) ketika paparan terjadi kembali.
Alergen umum yang menyebabkan dermatitis kontak alergi adalah sebagai berikut:
- Paraphenylenediamine (PPD) terdapat dalam pewarna rambut, penyebab umum dermatitis kontak alergi pada kulit kepala, wajah, telinga
- Neomycin dan bacitracin yang dioleskan ke area dermatitis stasis dan borok kaki dapat menjadi penyebab dermatitis kontak alergi pada tungkai dan kaki.
- Neomisin topikal dan kortikosteroid dapat menyebabkan dermatitis kontak alergi pada pasien dengan otitis eksterna
- Pada wanita dengan lichen sclerosus et atrophicus, benzokain diterapkan pada pruritus ani dan pruritus vulvae dapat mengembangkan dermatitis kontak alergi.
- Nikel adalah logam yang paling umum hadir dalam perhiasan buatan yang merupakan penyebab dermatitis kontak alergi.
Pola klinis yang berbeda dari dermatitis kontak alergi termasuk eritema multiforme, plak papula urtikaria, lichen-planus, erupsi lichenoid, reaksi petekie purpura, reaksi dermal, dermatitis kontak limfomatoid, reaksi granulomatosa dan pustular, gangguan pigmentasi, atau pemfigoid.
Pemeriksaan
Pengkajian riwayat pekerjaan, hobi dan obat topikal atau oral penting dalam mendiagnosis dermatitis kontak.
Uji tempel dianggap sebagai standar baku dalam mendiagnosis dermatitis alergi kontak dan digunakan untuk menentukan penyebab pastinya. Bahan kimia yang termasuk dalam kit uji tempel adalah bahan kimia yang terkandung dalam logam (misalnya, nikel), karet, kulit, formaldehida, lanolin, wewangian, perlengkapan mandi, pewarna rambut, obat-obatan, bahan farmasi, makanan, minuman, pengawet, dan bahan tambahan lainnya.
Uji tempel membantu mengidentifikasi zat mana yang mungkin menyebabkan reaksi alergi tipe lambat. Dimana zat alergen Ini menghasilkan reaksi alergi lokal di area kecil tubuh pasien, di mana bahan kimia diaplikasikan.
Alergen ditempatkan di ruang Finn dan dioleskan pada bagian tubuh pasien, lalu patch dihapus pada 48 jam, dan hasil akhir dibaca. Penilaian reaksi dilakukan berdasarkan pedoman International Contact Dermatitis Research Group, yaitu:
- Negatif (-)
- Reaksi iritasi (IR)
- Equivocal / tidak pasti (+/-)
- positif lemah (+)
- Positif kuat (++)
- Reaksi ekstrim (+++)
Penatalaksanaan
Kepatuhan dalam menghindari agen penyebab iritasi dan alergi adalah hal yang penting. Kunci untuk menghindarinya adalah evaluasi yang tepat dan deteksi alergen penyebab. Kenakan pakaian yang sesuai untuk melindungi dari iritasi di rumah dan di lingkungan kerja.
Kortikosteroid topikal seperti krim clobetasol propionate 0,05%, dapat digunakan untuk mengurangi peradangan. Kortikosteroid potensi tinggi tidak boleh digunakan pada kulit tipis, misalnya area wajah dan daerah intertriginosa untuk menghindari risiko atrofi kulit.
Antihistamin seperti hydroxyzine dan cetirizine direkomendasikan untuk mengontrol pruritus. Steroid sistemik disarankan pada kasus yang parah tetapi harus diturunkan secara bertahap untuk mencegah kekambuhan.
Cegah kulit dari gesekan serta penggunaan sabun, parfum, dan pewarna. Emolien digunakan untuk menghidrasi kulit. Salep Tacrolimus dan krim pimecrolimus adalah obat imunomodulasi yang menghambat kalsineurin dan membantu dalam dermatitis kontak alergi.
Dermatitis Seboroik
Dermatitis seboroik adalah kondisi kulit inflamasi kronis yang ditandai dengan skuama dan bercak eritematosa yang tidak jelas, biasanya terkait dengan pruritus, dan itu terutama mempengaruhi area yang kaya sebum, seperti kulit kepala, wajah, dada bagian atas, dan punggung.
Pada bayi dermatitis seboroik sering muncul sebagai sisik yang keras dan berminyak pada mahkota dan daerah frontal kulit kepala. Kondisi ini sering terjadi dalam tiga bulan pertama kehidupan dan sembuh secara spontan dalam banyak kasus pada tahun pertama kehidupan.
Sedangkan pada orang dewasa, dermatitis seboroik ditandai dengan pola penyakit yang kambuh dan berkurang serta diberi peringkat ketiga di belakang dermatitis atopik dan kontak karena potensinya untuk mengganggu kualitas hidup.
Epidemiologi
Perkiraan prevalensi pasti dermatitis seboroik kurang jelas, hal ini dikarenakan tidak adanya kriteria diagnostik yang divalidasi serta skala tingkat keparahan. Namun, sebagai salah satu gangguan kulit yang paling umum, dermatitis seboroik diperkirakan mempengaruhi sekitar 11,6% dari populasi umum dan hingga 70% bayi dalam tiga bulan pertama kehidupan.
Pada orang dewasa, insiden puncak terjadi pada dekade ketiga dan keempat kehidupan. Tampaknya ada predileksi etnis, dengan beberapa kasus terlihat pada orang Afrika-Amerika.
Dermatitis seboroik juga lebih sering terjadi pada pasien dengan penyakit Parkinson dan pada pasien yang diobati dengan obat psikotropika tertentu seperti haloperidol decanoate, lithium, buspirone, dan chlorpromazine.
Dermatitis seboroik adalah salah satu penyakit kulit yang paling umum terlihat pada individu yang terinfeksi dengan infeksi human immunodeficiency virus (HIV), terutama mereka yang memiliki jumlah sel T CD4 di bawah 400 sel/mm3. Kondisi medis lain yang terkait dengan peningkatan insiden seboroik dermatitis adalah parkinson yang diinduksi neuroleptik, amyloidosis familial, dan trisomi.
Berdasarkan referensi yang lain, prevalensi dermatitis seboroik di seluruh dunia adalah sekitar 5%, tetapi prevalensi varian non-inflamasi, ketombe, mungkin mendekati 50%. Dermatitis seboroik mempengaruhi semua kelompok etnis di semua wilayah secara global.
Prevalensi dermatitis seboroik berpola bimodal dengan puncak dalam tiga bulan pertama kehidupan dan kemudian ke puncak kedua setelah dekade keempat. Pada anak-anak prasekolah Australia, prevalensi dermatitis seboroik adalah sekitar 72% pada tiga bulan kemudian turun dengan cepat dengan insiden keseluruhan 10%.
Analisis data Studi Rotterdam menemukan bahwa 14% orang dewasa paruh baya dan lanjut usia mengalami dermatitis seboroik. Namun, pada HIV-AIDS, 35% dengan infeksi HIV dini mengalami dermatitis seboroik, dan prevalensi mencapai 85% pada pasien dengan AIDS.
Penyebab
Terdapat beberapa faktor yang terkait dengan perkembangan dermatitis seboroik, dan sifatnya yang berbeda telah menyebabkan banyak hipotesis tentang penyebab dan patogenesisnya.
Timbulnya dermatitis tampaknya terkait dengan interaksi flora kulit mikroskopis normal terutama Malassezia spp, komposisi lipid pada permukaan kulit dan kerentanan individu.
Faktor risiko perkembangan dermatitis seboroik antara lain:
- Usia
- Jenis kelamin laki-laki
- Peningkatan aktivitas kelenjar sebaceous
- Defisiensi imun seperti pada Limfoma, Transplantasi ginjal, dan HIV AIDS
- Penyakit neurologis dan psikiatri seperti penyakit Parkinson, stroke, alzheimer, Depresi mayor dan Disfungsi otonom
- Paparan dan konsumsi obat obatan seperti antagonis dopamin, Imunosupresan, Psoralen/PUVA, dan Lithium
Patofisiologi
Patofisiologi dermatitis seboroik tidak sepenuhnya dipahami, tetapi tampaknya terdapat hubungan yang kuat dengan kolonisasi kulit dengan ragi dari genus Malassezia. Ragi ini terdapat pada kulit individu yang terkena, dan terapi antijamur yang menurunkan jumlah Organisme Malassezia yang ada telah terbukti efektif dalam pengobatan dermatitis seboroik
Meskipun tidak ada korelasi antara jumlah organisme jamur dan tingkat keparahan penyakit, beberapa hipotesis menunjukkan mekanisme patogenesis yang terkait dengan Malassezia. Fakta bahwa dermatitis seboroik dominan terjadi di daerah yang kaya sebum telah memunculkan gagasan bahwa metabolit jamur bereaksi dengan trigliserida yang dilepaskan dari kelenjar sebasea, menghasilkan mediator inflamasi.
Teori lain adalah bahwa lapisan lipid dari jamur menyebabkan produksi keratinosit dari sitokin proinflamasi, menyebabkan peradangan dan erupsi kulit. Tidak ada predisposisi genetik yang diidentifikasi terkait dermatitis seboroik.
Manifestasi klinis
Distribusi lesi merupakan gambaran klinis yang paling penting dari dermatitis seboroik, dengan lesi terjadi di daerah kulit yang kaya akan kelenjar sebasea, terutama pada kulit kepala dan wajah.
Dermatitis seboroik anak umumnya asimtomatik, tetapi dermatitis atopik sering muncul bersamaan. Di sisi lain, pruritus sering terjadi pada dermatitis seboroik dewasa, terutama dengan lesi kulit kepala, dan pasien sering melaporkan rasa terbakar, tetapi biasanya tidak ada riwayat dermatitis atopik.
Dermatitis seboroik secara khas menunjukkan papula dan plak berwarna salmon folikulosentrik dengan sisik putih halus, dan krusta kekuningan yang sering digambarkan sebagai krusta sisik berminyak. krusta ini mungkin muncul di satu atau lebih lokasi dengan lesi yang batasnya cenderung tidak jelas.
Bentuk Dermatitis seboroik yang paling ringan adalah varian non-inflamasi yang biasa disebut sebagai pityriasis capitis atau sicca. peradangan biasanya mempengaruhi kulit kepala dan daerah jenggot serta berhubungan dengan penumpahan serpihan kecil berwarna terang dari kulit, sering terlihat pada latar belakang pakaian gelap sebagai ketombe.
Onset dermatitis seboroik parah yang tiba-tiba harus menjadi tanda bahaya untuk keberadaan HIV-AIDS, dengan pengenalan dini dan diagnosis HIV-AIDS secara signifikan meningkatkan hasil jangka panjang.
Gambaran klinis yang umum antara lain kemerahan pada wajah, scaling, dan ketombe. Pada kulit yang lebih gelap mungkin terdapat diskromia persisten dengan hiper atau hipopigmentasi yang bervariasi.
Kondisi lain yang terkait dengan Malassezia spp mungkin ada seperti pityriasis versicolor dan folikulitis pada orang dewasa dan pustulosis kepala neonatus. Lesi pada dada anterior cenderung memiliki morfologi psoriasiform tetapi sering memiliki penampilan petaloid dengan lesi annular seperti itu biasanya terlihat pada wajah dengan fenotipe kulit yang lebih gelap.
Pemeriksaan Penunjang
Pemeriksaan penunjang secara rutin tidak selalu dilakukan dalam penegakan diagnosa dermatitis seboroik. Tetapi pada kondisi khusus seperti kasus dermatitis seboroik berat apalagi dengan onset tiba-tiba, pemeriksaan serologi HIV harus segera dilakukan.
Beberapa pemeriksaan yang dapat membantu dalam diagnosis dermatitis seboroik antara lain:
- Pemeriksaan kerokan kulit
- Swab untuk pemeriksaan mikroskopis, kultur, dan sensitivitas
- Histologi dan imunofluoresensi
- serologi HIV, VDRL
- Kadar seng serum
- Pemeriksaan ANA (Antinuclear Antibody), ENA (Extractable Nuclear Antigen), dan ESR (Erythrocyte Sedimentation Rate)
Penatalaksanaan
Penatalaksanaan dermatitis seboroik bervariasi sesuai dengan usia pasien dan distribusi serta tingkat keparahan kondisinya. Penting untuk pemberian perawatan kulit umum yang baik, termasuk penggunaan pengganti sabun dan pelembab yang tepat. Perawatan harus mengatasi proses penyakit yang mendasari dan gejala sekunder, terutama hiperkeratosis, infeksi stafilokokus, dan gejala terkait, terutama pruritus.
Sebuah kelompok ahli Denmark merekomendasikan penggunaan antijamur topikal sebagai pengobatan lini pertama dan sepakat bahwa kortikosteroid topikal dan inhibitor kalsineurin hanya boleh digunakan untuk gejala yang signifikan dan untuk mengelola serangan sedang hingga parah.
Pada dermatitis seboroik anak, menghilangkan scale-crust di cradle cap dan menghilangkan kecemasan orang tua merupakan pertimbangan penting. Krim atau lotion sorbolene dan sikat gigi berbulu lembut dapat digunakan untuk melembutkan dan menghilangkan sisik cradle cap. Di sisi lain, sangat penting untuk meredakan gatal dan ketidaknyamanan.
Obat topikal harus mencakup antijamur, keratolitik, antipruritic, dan antiinflamasi (kortikosteroid topikal dan inhibitor calcineurin). Selain itu, rotasi pengobatan mungkin lebih efektif dan berhubungan dengan efek samping yang lebih sedikit daripada bertahan dengan monoterapi.
Untuk pengobatan dermatitis seboroik kulit kepala dan non-kulit kepala, bukti mendukung penggunaan topikal 1- 2% ketoconazole, 1% ciclopirox, 1% zinc pyrithione, dan 1% hidrokortison. Penggunaan intermiten kortikosteroid topikal ringan dan kombinasi antijamur imidazol nyaman dan bisa sangat efektif, tetapi kortikosteroid kuat mungkin diperlukan untuk pengobatan jangka pendek dermatitis seboroik kulit kepala.
Sampo biasanya mengandung kombinasi bahan seperti pinus atau tar batubara (antipruritic/keratolitik), asam salisilat (keratolitik), belerang (antimikroba/keratolitik), dan sulfacetamide (antiinflamasi/antibakteri). Pasien dapat mengoleskannya ke kulit dan dicuci setelah 5 sampai 10 menit.
Perawatan harus dilakukan ketika menggunakan asam salisilat topikal, selenium, atau seng untuk pengobatan dermatitis seboroik anak, mengingat kurangnya data keamanan dan kemanjuran untuk menginformasikan pengobatan tersebut, tetapi ketoconazole topikal telah terbukti aman pada bayi dengan penyerapan sistemik terdeteksi minimal.
Efek samping yang terkait dengan kortikosteroid topikal harus dikurangi dengan penggunaan intermiten yang sesuai lokasi. Strategi lain adalah dengan menggunakan efek anti-inflamasi yang melekat dari antijamur topikal, diperkirakan setara dengan 1% hidrokortison.
Pengobatan oral harus menjadi pertimbangan untuk penyakit umum atau refrakter dan standar perawatan menggunakan sifat antijamur dan anti-inflamasi ketoconazole, itrakonazol (periksa interaksi obat CYP450, dapat memperburuk gagal jantung) , dan flukonazol yang disesuaikan dosis dengan fungsi ginjal.
Itrakonazol memiliki efek anti-inflamasi terbesar, sedangkan terbinafin oral mungkin lebih efektif daripada flukonazol oral pada dermatitis seboroik berat. Isotretinoin dosis rendah tidak lebih rendah dari standar perawatan topikal tetapi umumnya dikaitkan dengan efek samping mukokutan yang signifikan.
Itrakonazol aman dan efektif untuk mengontrol flare dermatitis seboroik dan mencegah kekambuhan. Obat ini juga telah terbukti meningkatkan kualitas hidup pada pasien dengan dermatitis seboroik sedang hingga berat.
Pada HIV-AIDS, pengobatan antiretroviral sering meningkatkan dermatitis seboroik dan dapat membaik dengan terapi L-dopa pada penyakit Parkinson. Terapi masa depan untuk dermatitis seboroik dapat menargetkan peningkatan fungsi penghalang kulit atau memulihkan komposisi lipid permukaan kulit.
Asuhan Keperawatan
Diagnosa, Luaran, dan Intervensi Keperawatan Sdki Slki Siki
Gangguan Integritas kulit/jaringan (D.0129)
Luaran: Integritas Kulit Dan Jaringan meningkat (L.14125)
- Elastisitas kulit, hidrasi, dan perfusi meningkat
- Kerusakan lapisan kulit menurun
- Nyeri, perdarahan, kemerahan, dan hematoma menurun
- Pigmentasi abnormal menurun
- Jaringan parut menurun
- Suhu kulit membaik
- Sensasi dan tekstur membaik
- Pertumbuhan rambut membaik
Intervensi Keperawatan: Perawatan Integritas Kulit (I.11353)
- Identifikasi penyebab gangguan integritas kulit (mis. Perubahan sirkulasi, perubahan status nutrisi, penurunan kelembaban, suhu lingkungan ekstrem, penurunan mobilitas)
- Ubah posisi setiap 2 jam jika tirah baring
- Lakukan pemijatan pada area penonjolan tulang, jika perlu
- Bersihkan perineal dengan air hangat, terutama selama periode diare
- Gunakan produk berbahan petroleum atau minyak pada kulit kering
- Gunakan produk berbahan ringan/alami dan hipoalergik pada kulit sensitif
- Hindari produk berbahan dasar alkohol pada kulit kering
- Anjurkan menggunakan pelembab (mis. Lotion, serum)
- Anjurkan minum air yang cukup
- Anjurkan meningkatkan asupan nutrisi
- Anjurkan meningkat asupan buah dan sayur
- Anjurkan menghindari terpapar suhu ekstrim
- Anjurkan menggunakan tabir surya SPF minimal 30 saat berada diluar rumah
Risiko Infeksi b/d Ketidakadekuatan pertahanan tubuh primer –kerusakan integritas kulit (D.0142)
Luaran: Tingkat Infeksi Menurun (L.14137)
- Kebersihan tangan dan badan meningkat
- Demam, kemerahan, nyeri, dan bengkak menurun
- Periode malaise menurun
- Periode menggigil, letargi, dan gangguan kognitif menurun
- Kadar sel darah putih membaik
Intervensi Keperawatan: Pencegahan Infeksi (I.14539)
- Monitor tanda dan gejala infeksi lokal dan sistemik
- Batasi jumlah pengunjung
- Berikan perawatan kulit pada daerah edema
- Cuci tangan sebelum dan sesudah kontak dengan pasien dan lingkungan pasien
- Pertahankan teknik aseptik pada pasien beresiko tinggi
- Jelaskan tanda dan gejala infeksi
- Ajarkan cara memeriksa luka
Gangguan Citra tubuh (D.0083)
Luaran: Harapan Meningkat (L.09068)
- Verbalisasi perasaan negatif tentang perubahan tubuh menurun
- Verbalisasi kekhawatiran pada reaksi orang lain menurun
- Melihat bagian tubuh membaik
- Menyentuh bagian tubuh membaik
Intervensi Keperawatan: Promosi Citra Tubuh (I.09305)
- Identifikasi harapan citra tubuh berdasarkan tahap perkembangan
- Identifikasi budaya, agama, jenis kelamin, dan umur terkait citra tubuh
- Identifikasi perubahan citra tubuh yang mengakibatkan isolasi sosial
- Monitor frekuensi pernyataan kritik terhadap diri sendiri
- Monitor apakah pasien bisa melihat bagian tubuh yang berubah
- Diskusikan perubahan tubuh dan fungsinya
- Diskusikan perbedaan penampilan fisik terhadap harga diri
- Diskusikan kondisi stres yang mempengaruhi citra tubuh (mis.luka, penyakit, pembedahan)
- Diskusikan cara mengembangkan harapan citra tubuh secara realistis
- Diskusikan persepsi pasien dan keluarga tentang perubahan citra tubuh
- Jelaskan kepada keluarga tentang perawatan perubahan citra tubuh
- Anjurkan mengungkapkan gambaran diri terhadap citra tubuh
- Anjurkan menggunakan alat bantu
- Latih fungsi tubuh yang dimiliki
- Latih peningkatan penampilan diri (mis. berdandan)
- Latih pengungkapan kemampuan diri kepada orang lain maupun kelompok
Referensi:
Berk, T., & Scheinfeld, N. 2010. Seborrheic dermatitis. P & T : a peer-reviewed journal for formulary management, 35(6), 348–352.
Brasch, J., Becker, D., Aberer, W., et.al. 2014. Guideline contact dermatitis. Allergo journal international, 23(4), 126–138. https://doi.org/10.1007/s40629-014-0013-5
Kapur, S., Watson, W., & Carr, S. 2018. Atopic dermatitis. Allergy, asthma, and clinical immunology : official journal of the Canadian Society of Allergy and Clinical Immunology, 14(Suppl 2), 52. https://doi.org/10.1186/s13223-018-0281-6
Kolb L, Ferrer-Bruker SJ. 2021. Atopic Dermatitis. Treasure Island (FL): StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK448071/
Litchman G, Nair PA, Atwater AR, et al.2022. Contact Dermatitis. Treasure Island (FL): StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK459230
Mayo Clinic. 2021. Dermatitis. https://www.mayoclinic.org/diseases-conditions/dermatitis-eczema/symptoms-causes/syc-20352380
Novak-Bilić, G., et.al. 2018. Irritant And Allergic Contact Dermatitis-Skin Lesion Characteristics. Acta clinica Croatica, 57(4), 713–720. https://doi.org/10.20471/acc.2018.57.04.13
PPNI, 2017. Standart Diagnosis Keperawatan Indonesia (SDKI) edisi 1 cetakan II. DPP PPNI. Jakarta
PPNI, 2018. Standart Intervensi Keperawatan Indonesia (SIKI) edisi 1 cetakan II. DPP PPNI. Jakarta
PPNI, 2019. Standart Luaran Keperawatan Indonesia (SLKI) edisi 1 cetakan II. DPP PPNI. Jakarta
Tucker D, Masood S. 2022. Seborrheic Dermatitis. Treasure Island (FL): StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK551707/


Posting Komentar