Berat badan lahir rendah adalah istilah yang digunakan untuk menggambarkan bayi yang lahir dengan berat kurang dari2.500 gram. Bayi dengan berat badan lahir rendah mungkin saja sehat meskipun kecil. Namun bayi dengan BBLR juga memiliki resiko yang lebih tinggi untuk mengalami banyak masalah kesehatan yang serius. Pada Tulisan ini Repro Note akan merangkum mengenai konsep medik dan askep BBLR menggunakan pendekatan Sdki Slki dan Siki.
Tujuan:
- Memahami Definisi, Penyebab, faktor resiko, dan klasifikasi BBLR
- Memahami Pemeriksaan dan Penatalaksanaan medik BBLR
- Merumuskan diagnosa keperawatan pada askep BBLR dengan pendekatan SDKI
- Merumuskan Luaran keperawatan dan kriteria hasil pada askep BBLR menggunakan pendekatan SLKI
- Melaksanakan Intervensi Keperawatan pada Askep BBLR dengan pendekatan Siki
 |
| Image by Aneta Meszko, Marcin Meszko on wikimedia.org |
Konsep Medik dan Askep BBLR
Pendahuluan
Berat badan saat lahir merupakan indikator kunci kesehatan janin dan neonatus, baik untuk individu maupun populasi. Hubungan yang kuat antara berat badan lahir rendah dan mortalitas dan morbiditas perinatal telah diketahui dengan baik, dan ada bukti yang berkembang tentang berbagai determinan dan konsekuensi kesehatan dari kondisi yang mengakibatkan berat badan lahir rendah atau BBLR.
Di Amerika Serikat, praktik menimbang bayi saat lahir diperkenalkan pada akhir abad kesembilan belas ketika bayi dengan berat badan lahir rendah atau BBLR dikategorikan sebagai prematur dan biasanya dibiarkan tanpa pengawasan dengan sedikit intervensi yang dicoba untuk mencegah kematian mereka.
Praktek ini dan penggabungan informasi tentang berat lahir dan usia kehamilan ke dalam akta kelahiran pada pertengahan abad kedua puluh menghasilkan bukti bahwa prematuritas adalah penyebab paling signifikan kematian bayi secara umum.
Kesadaran akan pentingnya berat badan lahir rendah atau BBLR sebagai prediktor kematian bayi mengarah pada temuan yang menunjukkan bahwa berat badan lahir rendah dapat disebabkan oleh pembatasan proses pertumbuhan janin yang normal, persalinan sebelum masa kehamilan penuh, atau kombinasi dari kedua faktor tersebut.
Berdasarkan bukti ini, Organisasi Kesehatan Dunia (WHO) membuat perbedaan antara kondisi berat lahir rendah atau BBLR dimana berat lahir kurang dari 2500 g dan prematur dimana persalinan kurang dari 37 minggu lengkap atau 259 hari.
Epidemiologi
Data tingkat BBLR menunjukkan perbedaan yang mencolok dalam penyebab yang mendasari pada berbagai wilayah geografis yang berbeda. Sebagian besar bayi berat lahir rendah yang lahir di negara maju disebabkan oleh kelahiran prematur, sedangkan sebagian besar berat lahir rendah di negara berkembang terkait dengan IUGR (Intra Uterine Growth Restriction) atau pertumbuhan janin terhambat didalam kandungan .
Perkiraan global dan regional pertama dari tingkat kelahiran prematur baru-baru ini diterbitkan. Sekitar 13 juta bayi baru lahir lahir prematur setiap tahun. Angka ini mewakili 9,6% dari semua kelahiran dan merupakan ukuran konservatif karena didasarkan pada perkiraan risiko pada kehamilan normal.
Tingkat tertinggi berada di Amerika Utara dan Afrika. Jumlah absolut kelahiran prematur terbesar terjadi di Afrika dan Asia, dua wilayah dunia dengan jumlah kelahiran dan angka fertilitas tertinggi.
Estimasi global dan regional ini menutupi perbedaan penting antara dan di dalam negara. Di Amerika srikat, wanita Afrika dan Amerika lebih dari dua kali lebih mungkin untuk melahirkan prematur daripada wanita Kaukasia, perbedaan yang menyumbang sebagian besar variasi kematian bayi antara dua kelompok ras ini.
Angka kelahiran prematur meningkat di banyak negara maju. Meskipun penyebab tren ini tidak sepenuhnya dijelaskan, perubahan dalam praktik klinis seperti peningkatan penggunaan teknik reproduksi dengan bantuan, dan meningkatnya tingkat operasi caesar serta kelahiran yang diinduksi telah dikaitkan dengan peningkatan kelahiran bayi dengan BBLR.
Bayi dengan BBLR baik karena kelahiran prematur atau IUGR dikaitkan dengan kondisi kesehatan neonatal yang buruk termasuk tingkat kematian yang lebih tinggi. Tingkat kematian neonatus secara tidak langsung berhubungan dengan usia kehamilan saat melahirkan dan berat lahir.
Kelahiran prematur merupakan salah satu penyebab utama kematian dan kesakitan neonatus. Dari perkiraan 8,795 juta kematian pada anak di bawah 5 tahun di seluruh dunia pada tahun 2008, 41% atau 3,575 juta terjadi pada neonatus, dan penyebab tunggal yang paling penting adalah komplikasi kelahiran prematur.
Angka kematian akibat kelahiran prematur berkorelasi dengan tingkat keseluruhan kematian neonatal di negara tertentu. Di negara-negara dengan sumber daya rendah dengan tingkat kematian neonatal yang tingg, kelahiran prematur bertanggung jawab atas sekitar 20% dari semua kematian neonatal dengan 80% lainnya terutama disebabkan oleh infeksi dan asfiksia saat lahir.
Di negara-negara yang lebih maju, di mana angka kematian neonatal berada di bawah 15 kematian per 1000 kelahiran hidup, kelahiran prematur adalah penyebab hingga 40% kematian neonatal karena kematian akibat infeksi dan asfiksia lahir sebagian besar dapat dicegah.
Meskipun proporsi kematian neonatal yang disebabkan oleh kelahiran prematur lebih tinggi di negara maju, sebagian besar kematian terkait kelahiran prematur terjadi di rangkaian sumber daya yang rendah karena kurangnya akses ke intervensi pencegahan dan terapeutik.
Klasifikasi BBLR
Bayi BBLR dapat dikelompokan dalam 3 kategori, yaitu:
- Berat badan lahir rendah (BBLR/LBW): Bayi BBLR memiliki berat kurang dari 2500 gram, atau 5 lbs 5 oz.
- Berat badan lahir sangat rendah (BBLSR/VLBW): Berat bayi VLBW kurang dari 1500 gram, atau sekitar 3 lb 9 oz.
- Berat badan lahir amat sangat rendah (BBLASR/ELBW): Bayi ELBW memiliki berat kurang dari 1000 gram, atau sekitar 2 lb 3 oz.
Penyebab
Berat badan lahir rendah paling sering disebabkan karena lahir terlalu dini atau prematur,yaitu sebelum umur kehamilan 37 minggu. Bayi prematur memiliki lebih sedikit waktu di dalam rahim ibu (uterus) untuk tumbuh dan menambah berat badan. Sebagian besar peningkatan berat badan bayi terjadi selama minggu-minggu terakhir kehamilan.
Penyebab lain dari berat badan lahir rendah adalah suatu kondisi yang disebut keterbatasan pertumbuhan intrauterin atau intrauterine growth restriction (IUGR). Kondisi ini terjadi ketika bayi tidak tumbuh dengan baik selama kehamilan. Mungkin karena masalah dengan plasenta, kesehatan ibu, atau kesehatan bayi.
Selain kelahiran prematur dan IUGR, hal-hal yang mempengaruhi ibu hamil yang dapat meningkatkan risiko melahirkan bayi dengan berat badan lahir rendah antara lain:
- Berat badan ibu di bawah 45 Kg.
- Nutrisi prenatal yang buruk
- Penggunaan alkohol, rokok atau obat-obatan
- Tekanan darah tinggi yang diinduksi kehamilan atau preeklamsia
- Diabetes gestasional
- Kondisi kesehatan kronis ibu seperti diabetes melitus, masalah jantung, masalah paru-paru atau ginjal, dan tekanan darah tinggi
- Konsumsi obat untuk kondisi termasuk pembekuan darah, kejang dan tekanan darah tinggi
- Kenaikan berat badan yang tidak memadai selama kehamilan
- Kelahiran bayi dengan BBLR atau berat badan lahir rendah sebelumnya.
- Usia di bawah 17 atau di atas 35
- Faktor ras dan etnis seperti Wanita kulit berwarna di Amerika Serikat memiliki kemungkinan antara tujuh sampai 13 kali lebih besar untuk memiliki bayi dengan berat badan lahir rendah.
- Faktor sosial ekonomi, seperti kemiskinan, pendidikan rendah dan paparan kekerasan dalam rumah tangga.
Kondisi di dalam rahim juga dapat menyebabkan janin kesulitan mendapatkan nutrisi yang dibutuhkan untuk tumbuh dan berkembang, seperti:
- Cacat lahir dan kelainan kromosom
- Masalah atau kelainan pada plasenta
- Janin dengan kembar atau triplet (atau lebih) di dalam rahim.
- Cairan ketuban tidak mencukupi (oligohidramnion)
- Infeksi pada rahim, seperti rubella, cacar air, infeksi menular seksual, cytomegalovirus atau toksoplasmosis
- Kelahiran dengan persalinan prematur memperpendek waktu yang tersedia untuk tumbuh dan berkembang.
Tanda dan Gejala
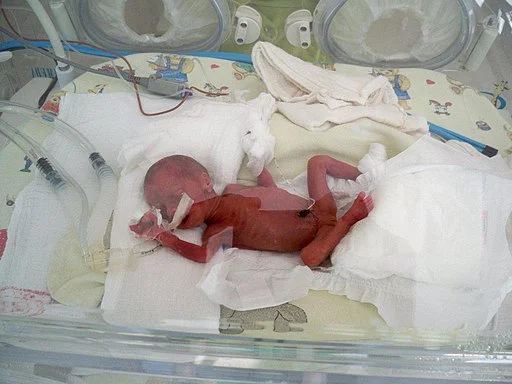
Selain beratnya kurang dari 2.500 gram, bayi dengan berat badan lahir rendah terlihat jauh lebih kecil daripada bayi dengan berat lahir normal.
Kepala bayi dengan berat badan lahir rendah mungkin terlihat lebih besar daripada bagian tubuh lainnya. Mereka sering terlihat kurus dengan sedikit lemak tubuh.
Pemeriksaan
Salah satu alasan utama untuk pemeriksaan prenatal secara teratur adalah untuk memastikan bayi tumbuh dengan baik. Selama kehamilan, ukuran bayi di identifikasi dengan beberapa metode pemeriksaan. Kenaikan berat badan yang stabil adalah salah satu indikator untuk memeriksa pertumbuhan bayi.
Cara lainnya adalah pemeriksaan tinggi fundus. Untuk memeriksa tinggi fundus, dokter, bidan, atau perawat akan mengukur dari bagian atas tulang pubis ke bagian atas rahim (fundus).
Tinggi fundus diukur dalam sentimeter (cm). Dalam kondisi normal biasanya hampir sama dengan jumlah minggu kehamilan setelah minggu ke-20. Misalnya, pada usia kehamilan 24 minggu, tinggi fundus harus mendekati 24 cm. Jika tinggi fundus kurang dari yang diharapkan, itu adalah salah satu tanda bayi tidak tumbuh dengan baik.
Dokter juga dapat menggunakan USG janin untuk memeriksa pertumbuhan dan perkembangan bayi. Pemeriksaan Ini lebih akurat daripada memeriksa tinggi fundus. Pengukuran dapat dilakukan pada kepala bayi, abdomen, dan tulang kaki bagian atas (femur). Pengukuran inilah yang digunakan untuk memperkirakan berat badan janin.
Begitu lahir, biasanya bayi akan langsung ditimbang, berat badan dibandingkan dengan usia kehamilan. Jika berat bayi kurang dari 2.500 gram, maka dikategorikan memiliki berat badan lahir rendah (BBLR), Jika berat badan antara 1.000- 1.500 gr diaktegorikan memilki berat badan lahir sangat rendah (BBLSR). Dan jika kurang dari 1.000 gr akan di kategorikan berat badan lahir amat sangat rendah (BBLASR).
Penatalaksanaan
Perawatan untuk bayi BBLR tergantung pada usia kehamilan, kesehatan, dan kemampuan bayi untuk menoleransi perawatan. Perawatan bayi dengan BBLR atau prematur di lakukan di ruang NICU meliputi penggunaan inkubator yang dikontrol suhunya dan pemberian makan khusus melalui selang lambung atau infus. Biasanya, bayi berat lahir rendah dapat mengejar pertumbuhan jika mereka tidak memiliki komplikasi lain.
Bayi BBLRharus menerima nutrisi yang cukup untuk tumbuh dengan kecepatan yang sama seperti jika mereka tetap berada di dalam rahim.
Hal penting lainnya adalah menjaga bayi berat lahir rendah (BBLR) dari infeksi, masalah pernapasan, dan dehidrasi. Bayi-bayi ini kehilangan lebih banyak air daripada bayi yang lahir cukup bulan atau dengan berat badan normal karena ginjal mereka tidak cukup berkembang untuk mengontrol kadar air.
Perawat di ruang NICU harus terus mengawasi asupan dan keluaran cairan bayi untuk memastikan mereka tetap terhidrasi dengan baik.
Komplikasi
Bayi dengan berat badan lahir rendah cenderung memiliki masalah kesehatan di kemudian hari. Secara umum, semakin rendah berat badan lahir maka semakin besar risiko komplikasi.
Masalah-masalah ini mungkin terkait dengan kelahiran prematur, atau gagal mendapatkan nutrisi yang mereka butuhkan pada saat-saat kritis selama kehamilan mereka. Intervensi dan pengobatan dini sangat penting untuk membantu anak-anak yang sedang tumbuh berkembang secara normal.
Sekitar 80 persen bayi berat lahir rendah menderita beberapa efek samping jangka panjang, mulai dari gangguan sistem kekebalan, masalah paru-paru, ketidakmampuan belajar, masalah perilaku, atau bahkan kelumpuhan otak.
Sekitar 20 persen bayi prematur dan BBLR tidak memiliki masalah kesehatan sama sekali. Namun, orang tua dari semua bayi berat lahir rendah harus memberikan nutrisi dan perawatan kesehatan yang baik sepanjang masa kanak-kanak untuk memastikan hasil terbaik bagi anak-anak ini.
Efek negatif dari kelahiran prematur dan IUGR sering bertahan sepanjang masa bayi dan anak-anak, berdampak pada individu anak, seluruh keluarga, sistem perawatan kesehatan, dan masyarakat pada umumnya.
Penelitian juga menunjukkan hubungan antara berat badan lahir rendah dan peningkatan risiko penyakit kardiovaskular, tekanan darah tinggi, penyakit paru obstruktif, diabetes, konsentrasi kolesterol tinggi dan kerusakan ginjal, menunjukkan bahwa efek berat badan lahir rendah dapat meluas hingga dewasa.
Asuhan Keperawatan
Pengkajian Keperawatan
- Bayi tampak kecil
- Kulit tipis, pembuluh darah cenderung mudah terlihat dibawah epidermis
- Kulit keriput dan merah dengan lanugo berlebih dan sedikit atau tanpa vernix
- Tidak ada lemak subkutan
- Proporsi kepala cenderung besar jika dibandingkan dengan badan
- Mata menonjol tapi tertutup
- Telinga lembut dan dagu tampak surut
- Toraks kurang kencang dan perut menonjol
- Ekstremitas kecil dan otot tipis
- Lipatan pada telapak tangan dan kaki sedikit dan tampak halus
- Umumnya kurang aktif dengan lengan dan kaki terentang
- Aktifitas reflex tidak berkembang dengan baik
Diagnosa, Luaran dan Inervensi Keperawatan Sdki Slki Siki
1. Disorganisasi Perilaku Bayi (Sdki D.0053)
Luaran: Organisasi Perliaku bayi meningkat (Slki L.05043)
- Gerakan ekstremitas meningkat
- Kemampuan jari jari menggengggam meningkat
- Gerakan terkoordinasi meningkat
- Respon normal terhadap stimulus sensorik meningkat
Intervensi Keperawatan : Perawatan Bayi
- Monitor tanda-tanda vital bayi (terutamasuhu 36.5 C -37 C)
- Mandikan bayi dengan suhu ruangan 21-24C
- Mandikan bayi dalam waktu 5-10 menit dan 2 kali dalam sehari
- Rawat tali pusat secara terbuka (tali pusat tidak dibungkus apapun)
- Bersihkan pangkal tali pusat dengan lidi kapas yang telah diberi air matang
- Kenakan popok bayi dibawah umbilicus jika tali pusat belum terlepas
- Lakukan pemijatan bayi
- Ganti popok bayi jika basah
- Kenakan pakaian bayi dari bahan katun
- Anjurkan ibu menyusui sesuai kebutuhan bayi
- Ajarkan ibu cara pemberian makanan pendamping ASI pada bayi>6 bulan
2. Defisit Nutrisi (Sdki D.0019)
Luaran: Status Nutrisi Membaik (Slki L.03030)
- Serum albumin meningkat
- Indeks massa tubuh membaik
- Bising usus membaik
- Tebal lipatan kulit trisep membaik
- Membran mukosa membaik
Intervensi Keperawatan :
a. Manajemen Nutrisi (Siki I. 03119)
- Identifikasi status nutrisi
- Identifikasi kebutuhan kalori dan jenis nutrient
- Identifikasi perlunya penggunaan selang nasogastrik
- Monitor asupan makanan
- Monitor berat badan
- Monitor hasil pemeriksaan laboratorium
- Berikan makanan tinggi kalori dan tinggi protein
- Hentikan pemberian makan melalui selang nasigastrik jika asupan oral dapat ditoleransi
- Kolaborasi dengan ahli gizi untuk menentukan jumlah kalori dan jenis nutrient yang dibutuhkan, jika perlu
b. Promosi Berat Badan
- Identifikasi kemungkinan penyebab BB kurang
- Monitor adanya muntah
- Monitor jumlah kalori yang dikomsumsi sehari-hari
- Monitor berat badan
- Monitor albumin, limfosit, dan elektrolit serum
- Berikan perawatan mulut sebelum pemberian makan, jika perlu
- Sediakan makan yang tepat sesuai kondisi pasien
- Jelaskan peningkatan asupan kalori yang dibutuhkan
3. Gangguan Prtukaran Gas (Sdki D. 0003)
Luaran: Pertukaran gas meningkat (Slki I.01002)
- Dispnea dan bunyi napas tambahan menurun
- Napas Cuping hidung menurun
- PCO2 dan PO2 membaik
- Takikardia membaik
- Sianosis, pola napas, dan warna kulit membaik
Intervensi Keperwatan:
a. Pemantauan Respirasi (Siki I.01014)
- Monitor frekuensi, irama, kedalaman, dan upaya napas
- Monitor pola napas (seperti bradipnea, takipnea, hiperventilasi, Kussmaul, Cheyne-Stokes, Biot, ataksik)
- Monitor adanya produksi sputum
- Monitor adanya sumbatan jalan napas
- Palpasi kesimetrisan ekspansi paru
- Auskultasi bunyi napas
- Monitor saturasi oksigen
- Monitor nilai AGD
- Monitor hasil x-ray toraks
- Atur interval waktu pemantauan respirasi sesuai kondisi pasien
- Dokumentasikan hasil pemantauan
- Jelaskan tujuan dan prosedur pemantauan
- Informasikan hasil pemantauan, jika perlu
b. Terapi Oksigen (Siki I.01026)
- Monitor kecepatan aliran oksigen
- Monitor posisi alat terapi oksigen
- Monitor aliran oksigen secara periodic dan pastikan fraksi yang diberikan cukup
- Monitor efektifitas terapi oksigen (mis. oksimetri, analisa gas darah ), jika perlu
- Monitor tanda-tanda hipoventilasi
- Monitor tanda dan gejala toksikasi oksigen dan atelektasis
- Monitor integritas mukosa hidung akibat pemasangan oksigen
- Bersihkan secret pada mulut, hidung dan trachea, jika perlu
- Pertahankan kepatenan jalan nafas
- Berikan oksigen tambahan, jika perlu
- Tetap berikan oksigen saat pasien ditransportasi
- Gunakan perangkat oksigen yang sesuai denga bayi
- Kolaborasi penentuan dosis oksigen
3. Risiko gangguan pertumbuhan (Sdki D.0108)
Luaran: Status pertumbuhan membaik
- Berat badan sesuai usia meningkat
- Panjang/tinggi badan sesuai usia meningkat
- Indeks massa tubuh meningkat
Intervensi Keperawatan: Manajemen Nutrisi
- Identifikasi status nutrisi
- Identifikasi alergi dan intoleransi makanan
- Identifikasi perlunya penggunaan selang nasogastric
- Monitor asupan makanan
- Monitor berat badan
- Hentikan pemberian makanan melalui selang nasogastric jika asupan oral dapat ditoleransi
- Kolaborasi dengan ahli gizi untuk menentukan jumlah kalori dan jenis nutrien yang dibutuhkan
4. Risiko Aspirasi (Sdki D.0006)
Luaran: Tingkat Aspirasi Menurun(Slki L.01011)
Intervensi Keperawatan:
a. Manajemen Jalan Napas (Siki I. 01011)
- Monitor pola napas (frekuensi, kedalaman, usaha napas)
- Monitor bunyi napas tambahan (mis. Gurgling, mengi, weezing, ronkhi kering)
- Pertahankan kepatenan jalan napas
- Lakukan penghisapan lendir kurang dari 15 detik
- Lakukan hiperoksigenasi sebelum
- Penghisapan endotrakeal
- Berikan oksigen, jika perlu
- Kolaborasi pemberian bronkodilator, ekspektoran, mukolitik, jika perlu.
b. Pencegahan Aspirasi (Siki I.01018)
- Monitor tingkat kesadaran, batuk, muntah dan kemampuan menelan
- Monitor status pernafasan
- Monitor bunyi nafas, terutama setelah makan/ minum
- Periksa residu gaster sebelum memberi asupan oral
- Periksa kepatenan selang nasogastric sebelum memberi asupan oral
- Pertahanakan kepatenan jalan nafas
- Lakukan penghisapan jalan nafas, jika produksi secret meningkat
- Sediakan suction di ruangan
- Hindari memberi makan melalui selang gastrointestinal jika residu banyak
- Berikan obat oral dalam bentuk cair
Referensi:
Cheryl Bird RN. 2020. Low Birth Weight Baby Risk, Type, and Causes. Verywell Family. https://www.verywellfamily.com/what-is-a-low-birth-weight-baby-2748477
Cutland, C. L., et.al. 2017. Low birth weight: Case definition & guidelines for data collection, analysis, and presentation of maternal immunization safety data. Vaccine, 35(48 Pt A), 6492–6500. https://doi.org/10.1016/j.vaccine.2017.01.049
Donna F. et.al. ND. Low Birth Weight. University of Rochester Medical Center. https://www.urmc.rochester.edu/encyclopedia/content.aspx?contenttypeid=90&contentid=p02382
Kansas City ObGyn. N.D. Understanding Low Birth Weight. Overland Park, Kansas. https://www.kcobgyn.com/blog/low-birth-weight
Merialdi, M., & Requejo, J. H. 2013. Low Birth Weight and Preterm Infants: Causes, Prevalence, and Prevention. Encyclopedia of Human Nutrition, 100–103. doi:10.1016/b978-0-12-375083-9.00173-2
PPNI, 2017. Standart Diagnosis Keperawatan Indonesia (SDKI) edisi 1 cetakan II. DPP PPNI. Jakarta
PPNI, 2018. Standart Intervensi Keperawatan Indonesia (SIKI) edisi 1 cetakan II. DPP PPNI. Jakarta
PPNI, 2019. Standart Luaran Keperawatan Indonesia (SLKI) edisi 1 cetakan II. DPP PPNI. Jakarta
Rose Vadakkut. 2012. Nursing Management of Low Birth Weight (LBW) Babies. https://www.slideshare.net/rosevadakkuta1/nursing-management-of-low-birth-weightlbw-babies


Posting Komentar